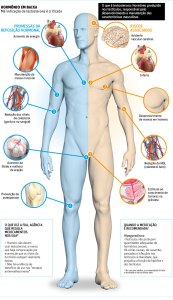
A deficiência androgênica (diminuição da produção do hormônio masculino) está presente em cerca de 15% dos homens entre 50 e 60 anos, chegando a 50%, ou mais, dos homens com 80 anos.
Durante o envelhecimento, ocorre uma diminuição lenta e gradual dos níveis de testosterona. Com isso podem surgir sintomas que podem indicar a necessidade de reposição hormonal em uma parcela dos homens.
Os principais sintomas que podem sugerir a reposição hormonal são: declínio do interesse sexual; dificuldade de ereção; falta de concentração e capacidade intelectual; perda de pelos; ganho de peso à custa de gordura; diminuição de massa e força muscular; irritabilidade e insônia; entre outros. Os sintomas não são específicos e podem ocorrer em outras condições, que não a deficiência de testosterona.
A diminuição de produção hormonal masculina, diferentemente da Menopausa, não determina o fim da fertilidade para o homem, apenas uma diminuição dela.
A Terapia de Reposição Hormonal Masculina deve ser indicada para todos os homens que apresentam os sintomas de queda hormonal e que não apresentem contraindicações para seu uso. Ela pode ser administrada através de gel, adesivos cutâneos ou injeções.
Antes de recorrer à terapia, é necessário que o paciente comprove a queda na taxa de hormônios, através de exames laboratoriais, com acompanhamento médico.
Entre as contraindicações para Terapia Hormonal Masculina está a suspeita ou caso confirmado de câncer de próstata ou de mama masculina. O acompanhamento médico durante o tratamento é primordial para a segurança do paciente.
Estilo de vida saudável, conquistado com uma dieta equilibrada, a prática de exercícios físicos de forma regular, uma boa qualidade do sono, não fumar e não engordar são ótima recomendações que podem retardar ou impedir o aparecimento da deficiência de testosterona e seus sintomas.
As medicações para reposição hormonal masculina não devem ser usadas para ganho muscular ou melhora do desempenho atlético de maneira abusiva. Elas podem causar graves efeitos colaterais e sérios danos à saúde.
Quando bem indicada, e feita com acompanhamento médico, a reposição hormonal traz benefícios aos homens, como melhora da libido, perda de peso, aumento da massa muscular e da densidade óssea.
Medicina – O Hormônio de Crescimento

A sigla GH (Growth Hormone) se refere ao hormônio do crescimento. O GH é produzido pela glândula hipófise, situada na base do crânio, e está presente em todas as pessoas normais. É indispensável durante o período de crescimento e sem ele a estatura adulta normal não pode ser alcançada.
Para avaliar o ritmo de desenvolvimento os médicos utilizam a velocidade de crescimento. Para isso é preciso ter pelo menos duas medidas de estatura e um intervalo de tempo entre elas. Nos primeiros meses de vida as medidas podem ser mensais, mas depois a cada três ou quatro meses. Nos primeiros dois anos de vida a criança cresce cerca de 25 cm, ocorrendo uma desaceleração progressiva da velocidade de crescimento, mas na puberdade ela volta a acelerar. O acompanhamento com o Pediatra é fundamental para detectar precocemente qualquer alteração da velocidade de crescimento, e com isso permitir o diagnóstico precoce de doenças que afetam o crescimento. Quando o crescimento é menor que o esperado, o ideal é que um especialista seja consultado. Quanto mais cedo for percebido o problema, melhores serão as chances de recuperação.
O nanismo é um termo usado para situações de baixa estatura grave. Manifesta-se principalmente a partir dos dois anos de idade, impedindo o crescimento e desenvolvimento durante a infância e adolescência. Pode ser causado por deficiência de hormônio de crescimento (chamado de nanismo hipofisário) ou por doenças ósseas congênitas.
Quando o corpo humano produz GH em excesso, causa uma doença conhecida como gigantismo. É um quadro de crescimento exagerado, acompanhado de outros problemas graves de saúde. Pode surgir na infância, durante a puberdade ou na vida adulta.
A deficiência de GH pode ser causada por problemas genéticos, traumas, doenças infecciosas ou inflamatórias, tumores cranianos, radioterapia, quimioterapia, entre outras. Muitas vezes não é possível identificar a causa da deficiência, mesmo realizando todos os exames disponíveis.
Uma das formas de se identificar problemas de crescimento é observar que a criança está demorando para trocar a numeração de roupas e calçados ou quando ela se torna a menor da turma da escola. Esses são sinais importantes que devem estimular os pais a procurar um médico endocrinologista.
As crianças devem ser medidas e os dados de peso e estatura precisam ser colocados nos gráficos para serem interpretados corretamente. Só assim é possível comparar as medidas da criança com as de outras crianças da mesma idade e sexo e também com a estatura dos pais.
O crescimento acontece até que haja a fusão ou fechamento das cartilagens de crescimento, que é uma região especial dos ossos. A época em que ocorre o término do crescimento vai depender muito da idade de início e de término da puberdade. Depois que as cartilagens dos ossos longos se fecham, não há mais possibilidade de crescer, mesmo tomando o GH. Nesse caso, além de não fazer crescer, o uso do GH não é seguro e pode trazer prejuízo para a saúde.
Adultos com deficiência de GH podem fazer a reposição do hormônio de crescimento. Nesses casos o tratamento com GH produz outros benefícios para a saúde como melhora da capacidade física, aumento da massa magra (ossos e músculos), redução da gordura corporal e melhora da qualidade de vida. Por causa desses benefícios, algumas pessoas utilizam o GH erroneamente para tratar a obesidade, reduzir o processo de envelhecimento e melhorar o desempenho físico. A medicação é contraindicada para esses fins por não ser considerada segura. No esporte, a sua utilização é considerada ilícita e passível de punição.
A abordagem dos problemas de crescimento é feita da seguinte forma: inicialmente o endocrinologista avalia o histórico de saúde da família e da criança, incluindo os antecedentes gestacionais e de nascimento, além do exame físico completo para identificar outros sinais de doenças. Depois realiza a pesquisa de possíveis causas por meio de exames laboratoriais e radiológicos. Se for constatada uma deficiência de hormônio de crescimento, o endocrinologista indicará o tratamento com GH. É importante saber que existem outras situações que atrapalham o crescimento normal e que também podem ser tratadas com GH. Tomar hormônio, só com orientação médica.
Medicina – Gigantismo Doença Rara

O gigantismo é um transtorno que ocorre quando a hipófise, glândula de secreção interna, passa a produzir excessivamente o hormônio do crescimento (GH). É um quadro de crescimento desordenado, principalmente nos braços e nas pernas, sendo acompanhado de crescimento correspondente na estatura.
Surgimento
Pode surgir ainda na infância, antes da finalização do processo de calcificação, ou durante a puberdade, quando falhas genéticas impedem a calcificação normal desta fase. Em ambos os casos, ocorre uma superprodução do hormônio do crescimento, ocorrendo assim, o quadro de gigantismo.
Acromegalia
A acromegalia é um transtorno relacionado ao gigantismo, que ocorre devido à produção excessiva do hormônio de crescimento já na fase adulta (fase na qual as cartilagens de crescimento já se encontram fechadas). Neste caso, ocorre crescimento exagerado nas mãos, pés e queixo.
Existem outras causas menos comuns de gigantismo:
A síndrome de McCune-Albright provoca um crescimento anormal no tecido ósseo, manchas de pele castanha clara e anomalias da glândula.
O complexo de Carney é uma doença hereditária que causa tumores não cancerosos no tecido conjuntivo, tumores endócrinos cancerígenos ou não cancerosos e manchas de pele mais escura.
A neoplasia endócrina múltipla tipo 1 (MEN1) é um distúrbio hereditário que causa tumores na glândula pituitária, no pâncreas ou nas glândulas paratireóides.
A neurofibromatose é um distúrbio hereditário que causa tumores no sistema nervoso.
Os tratamentos para o gigantismo visam impedir ou retardar a produção de hormônios de crescimento do seu filho.
Cirurgia
Removendo o tumor é o tratamento preferido para o gigantismo, se é a causa subjacente.
O cirurgião alcançará o tumor fazendo uma incisão no nariz do seu filho. Microscópios ou pequenas câmeras podem ser usados para ajudar o cirurgião a ver o tumor na glândula. Na maioria dos casos, o seu filho deve poder voltar para casa do hospital no dia seguinte à cirurgia.
Medicação
Em alguns casos, a cirurgia pode não ser uma opção. Por exemplo, se houver um alto risco de lesão em um vaso sanguíneo ou nervo crítico.
O médico do seu filho pode recomendar medicação se a cirurgia não for uma opção. Este tratamento destina-se a encolher o tumor ou parar a produção de excesso de hormona de crescimento.
Seu médico pode usar os medicamentos octreotide ou lanreotide para impedir a liberação do hormônio do crescimento. Essas drogas imitam outro hormônio que impede a produção do hormônio do crescimento. Eles geralmente são administrados como uma injeção uma vez por mês.
A bromocriptina e a cabergolina são drogas que podem ser usadas para diminuir os níveis de hormônio do crescimento. Estes são normalmente dados em forma de pílula. Eles podem ser usados com octreotide. O octreotide é um hormônio sintético que, quando injetado, também pode reduzir os níveis de hormônios de crescimento e IGF-1.
Em situações em que essas drogas não são úteis, também podem ser usadas doses diárias de pegvisomant. O pegvisomante é uma droga que bloqueia os efeitos dos hormônios de crescimento. Isso reduz os níveis de IGF-1 .
Radiocirurgia com Gamma Knife
Radiocirurgia com Gamma Knife é uma opção se o médico do seu filho acredita que uma cirurgia tradicional não é possível.
O “gamma knife” é uma coleção de feixes de radiação altamente focados. Essas vigas não prejudicam o tecido circundante, mas são capazes de fornecer uma dose poderosa de radiação no ponto em que se combinam e atingem o tumor. Esta dose é suficiente para destruir o tumor.
O tratamento com faca gama leva meses a anos para ser totalmente eficaz e para retornar os níveis do hormônio do crescimento ao normal. É realizado em ambulatório sob anestesia geral.
No entanto, uma vez que a radiação neste tipo de cirurgia tem sido associada à obesidade, dificuldades de aprendizagem e problemas emocionais em crianças, geralmente é usada somente quando outras opções de tratamento não funcionam.
Perspectivas a longo prazo para crianças com gigantismo
Cerca de 80% dos casos de gigantismo causados pelo tipo mais comum de tumor na hipófise são curados com a cirurgia. Se o tumor retornar ou se a cirurgia não puder ser realizada com segurança, os medicamentos podem ser usados para reduzir os sintomas do seu filho e permitir que ele tenha uma vida longa e satisfatória.
Nanismo – Causas e Tratamento

O nanismo é a baixa estatura que resulta de uma condição genética ou médica. O nanismo é geralmente definido como uma altura adulta de 4 pés e 10 polegadas (147 centímetros) ou menos. A altura adulta média entre pessoas com nanismo é de 4 pés (122 cm).
Muitas condições médicas diferentes causam nanismo. Em geral, os distúrbios são divididos em duas grandes categorias:
Nanismo desproporcional. Se o tamanho do corpo é desproporcional, algumas partes do corpo são pequenas e outras são de tamanho médio ou tamanho acima da média. Distúrbios que causam nanismo desproporcional inibem o desenvolvimento dos ossos.
Nanismo proporcional. Um corpo é proporcionalmente pequeno se todas as partes do corpo são pequenas no mesmo grau e parecem ser proporcionadas como um corpo de estatura média. As condições médicas presentes no nascimento ou aparecendo na primeira infância limitam o crescimento e o desenvolvimento gerais.
Algumas pessoas preferem o termo “baixa estatura” ou “pouca gente” em vez de “anão” ou “nanismo”. Por isso, é importante ser sensível à preferência de alguém que tenha esse distúrbio. Distúrbios de baixa estatura não incluem baixa estatura familiar – altura curta que é considerada uma variação normal com desenvolvimento ósseo normal.
A maioria das pessoas com nanismo tem distúrbios que causam desproporcionalmente baixa estatura. Geralmente, isso significa que uma pessoa tem um tronco de tamanho médio e membros muito curtos, mas algumas pessoas podem ter um tronco muito curto e membros encurtados (mas desproporcionalmente grandes). Nesses distúrbios, a cabeça é desproporcionalmente grande em comparação com o corpo.
Quase todas as pessoas com nanismo desproporcional têm capacidades intelectuais normais. Exceções raras são geralmente o resultado de um fator secundário, como excesso de fluido ao redor do cérebro (hidrocefalia).
A causa mais comum de nanismo é um distúrbio chamado acondroplasia, que causa desproporcionalmente baixa estatura. Este distúrbio geralmente resulta no seguinte:
Um tronco de tamanho médio
Braços e pernas curtos, com braços e pernas superiores particularmente curtos
Dedos curtos, muitas vezes com uma ampla separação entre os dedos médio e anular
Mobilidade limitada nos cotovelos
Uma cabeça desproporcionalmente grande, com uma testa proeminente e uma ponte achatada do nariz
Desenvolvimento progressivo de pernas arqueadas
Desenvolvimento progressivo da parte inferior das costas balançada
Uma altura adulta de cerca de 4 pés (122 cm)
utra causa de nanismo desproporcional é um distúrbio raro chamado displasia congênita espondiloepifisária (SEDC). Os sinais podem incluir:
Um tronco muito curto
Um pescoço curto
Braços e pernas encurtados
Mãos e pés de tamanho médio
Peito largo e arredondado
Maçãs do rosto ligeiramente achatadas
Abertura no céu da boca (fenda palatina)
Deformidades no quadril que resultam em ossos da coxa voltados para dentro
Um pé que está torcido ou fora de forma
Instabilidade dos ossos do pescoço
Curvatura curvilínea progressiva da parte superior da coluna
Desenvolvimento progressivo da parte inferior das costas balançada
Problemas de visão e audição
Artrite e problemas com movimento articular
Altura adulta variando de 3 pés (91 cm) a pouco mais de 4 pés (122 cm)
Nanismo proporcional
O nanismo proporcionado resulta de condições médicas presentes no nascimento ou que aparecem na primeira infância que limitam o crescimento e o desenvolvimento em geral. Portanto, a cabeça, o tronco e os membros são todos pequenos, mas são proporcionais uns aos outros. Como esses distúrbios afetam o crescimento geral, muitos deles resultam em desenvolvimento deficiente de um ou mais sistemas corporais.
A deficiência de hormônio de crescimento é uma causa relativamente comum de nanismo proporcional. Ocorre quando a glândula pituitária não produz um suprimento adequado de hormônio de crescimento, o que é essencial para o crescimento normal da infância. Sinais incluem:
Altura abaixo do terceiro percentil em gráficos de crescimento pediátrico padrão
Taxa de crescimento mais lenta que o esperado para a idade
Atrasado ou sem desenvolvimento sexual durante a adolescência
Sinais e sintomas de nanismo desproporcional costumam estar presentes no nascimento ou no início da infância. O nanismo proporcional pode não ser imediatamente aparente. Consulte o médico do seu filho se tiver alguma preocupação sobre o crescimento ou o desenvolvimento geral do seu filho.
A maioria das condições relacionadas ao nanismo são doenças genéticas, mas as causas de alguns distúrbios são desconhecidas. A maioria das ocorrências de nanismo resulta de uma mutação genética aleatória no esperma do pai ou no óvulo da mãe e não na composição genética completa de ambos os pais.
Acondroplasia
Cerca de 80 por cento das pessoas com acondroplasia nascem de pais de estatura média. Uma pessoa com acondroplasia e com dois pais de tamanho médio recebeu uma cópia mutada do gene associado ao distúrbio e uma cópia normal do gene. Uma pessoa com o distúrbio pode passar uma cópia mutada ou normal para seus próprios filhos.
Síndrome de Turner
A síndrome de Turner, uma condição que afeta apenas meninas e mulheres, resulta quando um cromossomo sexual (o cromossomo X) está ausente ou parcialmente ausente. Uma fêmea herda um cromossomo X de cada pai. Uma menina com síndrome de Turner tem apenas uma cópia totalmente funcional do cromossomo sexual feminino em vez de duas.
Deficiência de hormônio de crescimento
A causa da deficiência de hormônio do crescimento pode às vezes ser atribuída a uma mutação ou lesão genética, mas para a maioria das pessoas com o distúrbio, nenhuma causa pode ser identificada.
Outras causas do nanismo incluem outras desordens genéticas, deficiências em outros hormônios ou má nutrição. Algumas vezes a causa é desconhecida.
Complicações
As complicações dos distúrbios relacionados ao nanismo podem variar muito, mas algumas complicações são comuns a várias condições.
Nanismo desproporcionado
Os traços característicos do crânio, coluna e membros compartilhados pela maioria das formas de nanismo desproporcional resultam em alguns problemas comuns:
Atrasos no desenvolvimento de habilidades motoras, como sentar, engatinhar e caminhar
Infecções freqüentes do ouvido e risco de perda auditiva
Curvando-se das pernas
Dificuldade em respirar durante o sono (apneia do sono)
Pressão na medula espinhal na base do crânio
Excesso de fluido ao redor do cérebro (hidrocefalia)
Dentes lotados
Inclinação severa progressiva ou balanço das costas com dor nas costas ou problemas respiratórios
Estreitamento do canal na parte inferior da coluna (estenose espinhal), resultando em pressão na medula espinhal e subsequente dor ou dormência nas pernas
Artrite
Ganho de peso que pode complicar ainda mais as articulações e a coluna e pressionar os nervos
Nanismo proporcional
Com o nanismo proporcional, problemas no crescimento e desenvolvimento frequentemente resultam em complicações com órgãos pouco desenvolvidos. Por exemplo, problemas cardíacos que freqüentemente ocorrem com a síndrome de Turner podem ter um efeito significativo na saúde. A ausência de maturação sexual associada à deficiência de hormônio do crescimento ou síndrome de Turner afeta tanto o desenvolvimento físico quanto o funcionamento social.
A maioria das pessoas com nanismo prefere não ser rotulada por uma condição. No entanto, algumas pessoas podem se referir a si mesmas como anões, pessoas pequenas ou pessoas de baixa estatura. A palavra “anão” é geralmente considerada um termo ofensivo.
Pessoas de estatura média podem ter ideias erradas sobre pessoas com nanismo. E o retrato de pessoas com nanismo em filmes modernos geralmente inclui estereótipos. Equívocos podem afetar a auto-estima de uma pessoa e limitar as oportunidades de sucesso na escola ou no emprego.
As crianças com nanismo são particularmente vulneráveis à provocação e ao ridículo dos colegas. Como o nanismo é relativamente incomum, as crianças podem se sentir isoladas de seus pares.
Não há cura para a acondroplasia. Hormônio do crescimento humano não tem lugar na sua gestão, como a condição não é causada pela falta de hormônio do crescimento. O tratamento centra-se na prevenção, gestão e tratamento de complicações médicas, bem como apoio social e familiar.
cirurgia – pode ser aconselhado a aliviar a pressão sobre o sistema nervoso, geralmente na base do crânio e parte inferior das costas, ou para abrir vias aéreas obstruídas, removendo as adenoides
trabalho odontológico e ortodôntico – para corrigir a má oclusão e garantir a saúde bucal
apoio de outros prestadores de cuidados de saúde – incluindo geneticistas, neurologistas e pediatras.
Rejuvenescimento: a polêmica do chip com hormônio
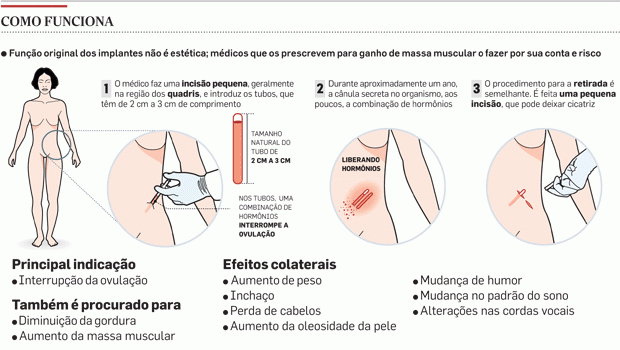
Trata-se de um aparelho de silicone do tamanho de um palito de fósforo, introduzido sob a pele no braço ou na nádega para jogar hormônios na corrente sanguínea. Ela disse que seu rosto ficou como o de um bebê. A modelo Talytha Pugliesi aplicou, aos 30, o mesmo tipo de implante. Contou que as medidas do quadril passaram de 91 cm para 88 cm, deu tchau para a celulite e ainda ganhou músculos. A tática é comum entre as jovens modelos. E cada vez mais adultos surfam nessa onda na tentativa de rejuvenescer.
Nos últimos anos, a terapia hormonal antienvelhecimento vem se popularizando cada vez mais nos Estados Unidos e, ultimamente, no Brasil. Chips debaixo da pele, pílulas, géis e injeções que se apresentam como a bala de prata para manter o corpo jovem. Funciona assim: hormônios são substâncias que ordenam reações metabólicas no organismo. A maioria é produzida nas glândulas endócrinas, mas muitos também nascem em outras partes do corpo, como testículos, ovários ou até mesmo no tecido gorduroso. Em conjunto, eles são maestros que regem o trabalho do corpo e são responsáveis por inúmeras reações, desde a definição do nosso sexo até a sensação de barriga cheia após o prato de lasanha de domingo.
Mas, ao envelhecer, você diminui a produção de vários hormônios, como se os maestros prestes a se aposentar estivessem com braços cansados demais para reger a orquestra. A terapia anti-aging (nome inglês para a terapia hormonal antienvelhecimento) parte do pressuposto de que é saudável repor essas substâncias para combater os efeitos do relógio.
Na verdade, aplicar hormônios no corpo não é exatamente uma novidade. A técnica é recomendada há várias décadas nos casos em que eles estão em déficit no organismo por causa de algum problema. É o caso de diabéticos, que usam insulina (um hormônio) sintética para limitar a quantidade de glicemia no sangue, ou de pessoas com ananismo, que repõem o hormônio do crescimento (o GH) em falta. Isso tem um nome: terapia hormonal.
O tratamento também pode ser usado, com muito cuidado, quando há uma deficiência esperada da produção de hormônios. Todo mundo sabe, por exemplo, que mulheres na menopausa reduzem a fabricação de estrógeno e de progesterona. Em casos graves, nos quais a paciente sofre muito com calorões, ressecamento vaginal, insônia e alterações no humor, a reposição é uma alternativa para combater esses efeitos. “Quando fazemos a terapia hormonal, tratamos os sintomas de uma fase da vida que pode ser incômoda e que para algumas pessoas chega a ser incapacitante”, explica o médico Fernando Reis, responsável pelo ambulatório de endocrinologia ginecológica do Hospital de Clínicas da UFMG.
Mas a terapia hormonal pode contribuir para o surgimento de diversas doenças, como câncer de mama e de endométrio, infarto, derrame cerebral, entre outros efeitos colaterais nada agradáveis. Um estudo famoso lançado em 1991 chamado Women¿s Health Initiative observou os efeitos da reposição hormonal em 161.608 mulheres de 50 a 79 anos. Metade tomou estrógeno e progesterona. A outra metade, placebo. Cinco anos e meio antes do previsto, por motivos éticos, a pesquisa foi encerrada. Na população que fazia uso da terapia hormonal, aumentaram em 29% os riscos de ataques cardíacos, 41% de derrames cerebrais, 113% de embolia pulmonar, 26% de câncer de mama e 50% de demência nas mulheres com mais de 65 anos. Houve, no entanto, benefícios: o risco de fraturas nos ossos caiu em 34% e de câncer de cólon em 37%.
A terapia hormonal antienvelhecimento, porém, segue outra lógica. Nela, a pessoa toma doses manipuladas de hormônios artificiais mesmo que eles não estejam em falta no organismo ou mesmo quando sua redução é normal, com o objetivo de turbinar o organismo – um tipo de doping estético. Isto é, usá-los enquanto você é jovem e a produção está ótima ou quando você já envelheceu, mas a redução deles está dentro dos padrões. Os mais usados nas terapias estéticas são a testosterona, o GH, o estradiol, o DHEA, a progesterona, o estrógeno e a melatonina. Esse grupinho é responsável por estimular a multiplicação de células, o que ajuda na regeneração da pele e outros órgãos, e demais efeitos no corpo que associamos ao rejuvenescimento, como ter mais disposição ou mais músculos.
Na prática, a ideia é que, se a melatonina fortalece o sistema imunológico, por que não usá-la no dia a dia para ficarmos mais protegidos contra doenças ou para fortalecer os velhinhos? Seguindo a mesma lógica, GH é fundamental na infância ao estimular a divisão celular e favorecer o crescimento dos ossos. Se idosos têm maior tendência a desenvolver osteoporose, que tal dar o hormônio para eles?
Para isso, são usados hormônios produzidos em laboratório, mas com exatamente a mesma estrutura molecular dos que são fabricados no nosso corpo. São chamados de bioidênticos, hormônios sintetizados na natureza, oriundos de plantas ou até de xixi de éguas grávidas. Antes de iniciar o tratamento, o médico faz uma bateria de exames para verificar os níveis de todos os hormônios, se o paciente tem histórico de alguma doença ou algum tumor em desenvolvimento, realiza entrevistas clínicas para entender se ele enfrenta algum problema de saúde e acompanha de perto o indivíduo.
Controvérsias
A reposição hormonal utilizada em mulheres que chegam à menopausa vem sendo criticada e associada ao aparecimento de câncer, de doenças cardiovasculares e de trombose. Para muitos médicos, a reposição de estrógeno, progesterona e testosterona (mulheres também produzem o hormônio masculino, mas numa quantidade 30 vezes menor) nessa fase só deve ser usada em último caso.
Uma força-tarefa liderada pela Sociedade Europeia de Endocrinologia, por exemplo, emitiu conselhos rígidos para o consumo de hormônios. O grupo não recomenda o uso de testosterona em mulheres nos casos de infertilidade, disfunção sexual, cognitiva, cardiovascular, metabólica, dos ossos ou outros problemas de bem-estar – o hormônio masculino aumenta os músculos, reduz gordura e turbina a libido nas mulheres. Tudo porque não haveria bons estudos para provar a eficácia do hormônio nessas situações e para garantir a segurança de paciente no longo prazo. Isso sem contar que nenhum dos hormônios da terapia antienvelhecimento é feito especificamente para proporcionar efeitos rejuvenescedores. É uma prática off-label – isto é, usada para aplicações fora do aconselhado na bula.
Nos últimos anos, várias pesquisas começaram a questionar a eficácia da medicina anti-aging. O GH, por exemplo, pode causar uma sensação de mais ânimo e energia. Mas um estudo feito em 2000 na Universidade de Ohio e publicado no jornal da Endocrine Society investigou dois grupos de ratos: um era geneticamente modificado para produzir mais GH e o outro produzia normalmente a substância. O resultado foi que os bichinhos que fabricavam mais GH morreram bem mais cedo, em vez de viverem mais.
Os efeitos da melatonina também foram analisados e tiveram um resultado pouco animador. Um estudo do Instituto Petrov de Pesquisa Oncológica, de São Petersburgo, na Rússia, feito em 2003 e publicado na revista da Sociedade Americana de Gerontologia, forneceu esse hormônio a ratinhas ao longo de meses. Apesar de aumentar a expectativa de vida delas, a substância aumentou a incidência de tumores. Na conclusão, os pesquisadores não recomendaram a melatonina em terapias de longo prazo para humanos.
Evidentemente, há uma série de estudos que dão argumentos favoráveis para a terapia hormonal antienvelhecimento. Mas os críticos dizem que as pesquisas têm poucos voluntários e que são publicadas em revistas científicas de menor relevância. Um dos estudos feitos por Dr. Life, publicado em 1992 no Journal of Obesity and Related Metabolic Disorders, testou os efeitos da testosterona em homens obesos. De fato, quem tomou o hormônio diminuiu a gordura abdominal, os níveis de colesterol, a pressão arterial e o açúcar no sangue, em comparação a quem tomou placebo.
Proibição no Brasil
Gradualmente, hormônio após hormônio começou a ser questionado. A história mudou aqui no Brasil em 2012, quando o Conselho Federal de Medicina emitiu uma resolução que proibiu essa terapia. Desde então, hormônios só podem ser receitados quando houver déficit comprovado da substância. O médico que for pego aplicando essa técnica para combater o envelhecimento pode ter o registro cassado. A resolução também proíbe as receitas de antioxidantes (vitaminas ou sais minerais) com o mesmo objetivo. “Não existe terapia hormonal contra o envelhecimento. Todos os estudos que tentaram demonstrar isso acabaram com aumento do risco de câncer de mama em mulheres e câncer de próstata em homens, além do aumento do risco de AVC”, argumenta Emílio Morguchi, geriatra que fez parte do grupo de trabalho que fez uma revisão de vários estudos sobre o assunto e que emitiu a resolução do conselho.
As terapias hormonais prometem menos peso, mais energia, pele macia. Conheça melhor essa técnica, popular nos EUA, mas proibida no Brasil.
Na verdade, aplicar hormônios no corpo não é exatamente uma novidade. A técnica é recomendada há várias décadas nos casos em que eles estão em déficit no organismo por causa de algum problema. É o caso de diabéticos, que usam insulina (um hormônio) sintética para limitar a quantidade de glicemia no sangue, ou de pessoas com ananismo, que repõem o hormônio do crescimento (o GH) em falta. Isso tem um nome: terapia hormonal.
Na prática, a ideia é que, se a melatonina fortalece o sistema imunológico, por que não usá-la no dia a dia para ficarmos mais protegidos contra doenças ou para fortalecer os velhinhos? Seguindo a mesma lógica, GH é fundamental na infância ao estimular a divisão celular e favorecer o crescimento dos ossos. Se idosos têm maior tendência a desenvolver osteoporose, que tal dar o hormônio para eles?
Para isso, são usados hormônios produzidos em laboratório, mas com exatamente a mesma estrutura molecular dos que são fabricados no nosso corpo. São chamados de bioidênticos, hormônios sintetizados na natureza, oriundos de plantas ou até de xixi de éguas grávidas. Antes de iniciar o tratamento, o médico faz uma bateria de exames para verificar os níveis de todos os hormônios, se o paciente tem histórico de alguma doença ou algum tumor em desenvolvimento, realiza entrevistas clínicas para entender se ele enfrenta algum problema de saúde e acompanha de perto o indivíduo.
A maioria dos adeptos da medicina antienvelhecimento, incluindo Dr. Life, rejeita a ideia de que a terapia promove rejuvenescimento, uma vez que não há como retroceder o tempo. No lugar, preferem dizer que o tratamento proporciona um envelhecimento com mais qualidade de vida. Há quem defenda uma certa filosofia contra o “sistema”: usar hormônios para garantir um envelhecimento melhor seria mais saudável do que depender da indústria farmacêutica e tomar um remédio atrás do outro, cada qual com possíveis efeitos colaterais. Uma carta aberta do endocrinologista brasileiro Victor Sorrentino, adepto da medicina antienvelhecimento, circula na internet e defende que a prática “fura” a indústria farmacêutica, ao não depender de patentes e ao diminuir a demanda por medicamentos. Por causa dos resultados e de discursos como este, os hormônios se tornaram populares.
Evidentemente, há uma série de estudos que dão argumentos favoráveis para a terapia hormonal antienvelhecimento. Mas os críticos dizem que as pesquisas têm poucos voluntários e que são publicadas em revistas científicas de menor relevância. Um dos estudos feitos por Dr. Life, publicado em 1992 no Journal of Obesity and Related Metabolic Disorders, testou os efeitos da testosterona em homens obesos. De fato, quem tomou o hormônio diminuiu a gordura abdominal, os níveis de colesterol, a pressão arterial e o açúcar no sangue, em comparação a quem tomou placebo. Mas o teste foi realizado com apenas 23 voluntários, acompanhados por oito meses. “Estudos para aprovar a terapia antienvelhecimento precisam ser feitos com 500 mil pessoas”, defende a médica Eliane Maria Frades da Costa, supervisora da Endocrinologia do Hospital de Clínicas da USP.
Proibição no Brasil
Gradualmente, hormônio após hormônio começou a ser questionado. A história mudou aqui no Brasil em 2012, quando o Conselho Federal de Medicina emitiu uma resolução que proibiu essa terapia. Desde então, hormônios só podem ser receitados quando houver déficit comprovado da substância. O médico que for pego aplicando essa técnica para combater o envelhecimento pode ter o registro cassado. A resolução também proíbe as receitas de antioxidantes (vitaminas ou sais minerais) com o mesmo objetivo. “Não existe terapia hormonal contra o envelhecimento. Todos os estudos que tentaram demonstrar isso acabaram com aumento do risco de câncer de mama em mulheres e câncer de próstata em homens, além do aumento do risco de AVC”, argumenta Emílio Morguchi, geriatra que fez parte do grupo de trabalho que fez uma revisão de vários estudos sobre o assunto e que emitiu a resolução do conselho.
Nos Estados Unidos, meca da medicina anti-aging, cada Estado tem autonomia para liberar a prática. Existe, inclusive, uma organização especializada no assunto: a American Academy of Anti-Aging Medicine, que conta com aproximadamente 26 mil membros de mais de 120 países, incluindo brasileiros. No entanto, quase todos os Estados norte-americanos proíbem a técnica. Um estudo de 2014 da American Society for Parental and Enteral Nutrition, intitulado Anti-Aging Diet and Supplements: Fact or Fiction? (“Dieta e suplementos antienvelhecimento: fato ou ficção?”) concluiu: “Testes clínicos encontraram um risco maior de doenças cardiovasculares com a terapia por estrógeno e testosterona e um aumento do risco de câncer com a terapia hormonal em indivíduos outrora saudáveis”.
Precursor do implante hormonal no mundo todo (aquele com um chip, usado pelas modelos), o endocrinologista e farmacêutico brasileiro Elsimar Coutinho diz que desaprova o uso para efeitos antienvelhecimento. “Clínica de endocrinologia não é clínica de beleza. Hormônio só deve ser usado quando está em déficit”, afirma.
Os principais hormônios das terapias antienvelhecimento
DHEA (dehidroepiandrosterona)
USADO PARA: há quem defenda que melhora a cognição, a libido, ajuda a emagrecer e diminui a perda óssea. É um pré-hormônio que o organismo converte em testosterona e, por causa disso, é usado na terapia antienvelhecimento para render os mesmos efeitos.
RISCOS: por outro lado, está relacionado ao aumento do risco de câncer de próstata.
Testosterona
USADO PARA: regula a libido, a potência sexual, o coração e favorece a produção de músculos e a queima de gordura tanto em homens como em mulheres.
RISCOS: usada de forma inadequada, pode desequilibrar os níveis de colesterol e masculinizar as mulheres – isto é, engrossar a voz, aumentar a quantidade de pelos e o tamanho do clitóris.
Progesterona
USADO PARA: hidratante para a pele (amenizaria as rugas), promove a libido, fortalece o coração, o raciocínio, a memória e os ossos. Ela prepara o útero para receber o óvulo fecundado, além de estimular o desenvolvimento das glândulas mamárias para a produção de leite. Compostos sintéticos parecidos com a progesterona inibem a ovulação e são usados como método contraceptivo.
RISCOS: pode causar depressão, dores de cabeça, retenção de fluidos, flacidez nos seios, disfunções renais e até aborto.
Hormônio do crescimento (GH)
USADO PARA: diminuir a produção de gordura, aumenta a massa muscular e promove o desenvolvimento dos ossos.
RISCOS: pode provocar diabetes, ganho de peso, estimular o crescimento de tumores e aumentar a largura dos ossos, em especial da mandíbula, dos pés e das mãos.
Estrógeno
USADO PARA: aliviar os sintomas associados à menopausa. Determina as características sexuais femininas e fortalece o coração, os ossos e tem efeitos benéficos sobre a pele – esses três últimos efeitos motivam seu uso na terapia anti-aging.
RISCOS: a longo prazo, está associado ao surgimento do câncer de mama e da trombose.
Estradiol
USADO PARA: produzir efeitos similares ao estrógeno, além de dar mais disposição. É o mais potente dos estrógenos produzidos pela mulher. Nos homens, é fabricado em menor quantidade.
RISCOS: além de poder trazer os efeitos negativos de qualquer estrógeno, o estradiol aumenta as chances de desenvolver fotossensibilidade.
Melatonina
USADO PARA: o hormônio do sono ajuda a ter noites de descanso mais tranquilas, o que reduz a presença de radicais livres que levam ao envelhecimento e doenças.
RISCOS: ligado ao surgimento de tumores e à piora de asma.
Cortisol
USADO PARA: combater inflamações e estabilizar a pressão arterial. Liberado em situações de stress, ele dá mais disposição.
RISCOS: o uso exagerado pode causar aumento do peso, hipertensão, diabetes e imunossupressão.
11.675 – Testosterona: reposição do hormônio não melhora o desempenho sexual masculino
É o que afirma um estudo recente. O trabalho, realizado por pesquisadores da Escola de Medicina de Harvard, nos Estados Unidos, mostrou que homens com níveis de testosterona ligeiramente baixos não apresentaram melhora em seu desejo sexual depois que se submeteram a reposição do hormônio.
Na pesquisa, cerca de 150 homens acima dos 60 anos receberam suplementos diários de testosterona, ao longo de três anos, enquanto outros 150 receberam placebo durante o mesmo período. Após esse tempo, os pacientes que receberam a testosterona não apresentaram melhora na função sexual ou na qualidade de vida, em comparação com o grupo de controle (que tomou o placebo).
“Os benefícios da terapia hormonal são claros para os homens que sofrem especificamente de problemas nos testículos ou na hipófise. O nosso estudo mostra que os homens cujos níveis de testosterona estão na faixa normal – ou um pouco abaixo do normal – não se beneficiam com a suplementação. Não devem, portanto, usar o hormônio”, disse Shalender Bhasin, principal autor do estudo.
Apesar da descoberta, o objetivo central do estudo era verificar se a terapia de testosterona poderia de fato aumentar os riscos para problemas cardiovasculares, como infarto e acidente vascular cerebral (AVC). Para surpresa dos pesquisadores, os resultados mostraram que a suplementação do hormônio não aumentou o risco dos pacientes para a aterosclerose (endurecimento e espessamento) das artérias. A aterosclerose é fator de risco para o coração e AVC.
11.233 – Medicina – EUA restrigem uso de testosterona para combater envelhecimento
Homens não devem usar testosterona, a menos que haja comprovação por exames de que os níveis do hormônio estejam realmente baixos.
O alerta é da FDA (agência que regula alimentos e remédios nos EUA), que no início no mês emitiu orientações sobre o uso de produtos à base do hormônio e chamou atenção para o aumento de riscos, como infarto e derrame (AVC).
Desde 2001, receitas de testosterona a homens americanos mais do que triplicaram –1,7 milhão têm usado os suplementos hormonais.
Na TV, anúncios mostram bonitões de meia idade cansados e sem desejo sexual, e atribuem os sintomas a uma nova “doença”: “Baixa T” ou baixos níveis de testosterona.
Em menor escala, o Brasil segue caminho parecido. A venda de remédios com testosterona subiram 28% entre 2011 e 2014 (até fevereiro)–de 1,85 milhão de unidades para 2,32 milhões, segundo dados da IMS Health.
Endocrinologistas e geriatras dizem que o maior consumo tem sido nas terapias “antienvelhecimento”, para as quais não há evidência de benefício, segundo a FDA.
Para a agência, a prescrição só deve ser feita a homens com hipogonadismo, situação que leva os testículos a não produzirem o hormônio em níveis adequados.
Ao menos duas sociedades médicas brasileiras, a de geriatria e a de endocrinologia, endossam o alerta da FDA.
Segundo o médico Rubens de Fraga Júnior, conselheiro da sociedade de geriatria, uma minoria (0,5%) dos homens é portadora de hipogonadismo e pode necessitar de reposição com testosterona.
Em 90% dos homens, o processo de envelhecimento levará a uma diminuição gradual da testosterona, mas nem por isso haverá sintomas.
Nos EUA, por determinação da FDA, fabricantes de produtos de testosterona (como desodorantes e adesivos) terão que deixar claro nos rótulos os usos aprovados e os riscos cardiovasculares associados ao hormônio.
No Brasil, a Anvisa (Agência Nacional de Vigilância Sanitária) estuda alterar a forma de prescrição da testosterona. Uma ideia será só permitir a venda com numeração fornecida pela vigilância local para cada receituário, mas isso ainda deverá passar por consulta pública.
11.012 – Bioquímica – Do que é feito o Homem?
A testosterona tem um papel importante na diferenciação dos sexos. Apesar de ser encontrada em ambos, a concentração do hormônio no sangue dos homens é até dez vezes maior do que no das mulheres. Essa diferença é suficiente para determinar as mudanças no corpo que, em última análise, tornam um garoto diferente de uma menina. Por volta da sexta semana de gestação, o feto masculino produz uma grande quantidade de testosterona. Entre outros efeitos, isso gera o desenvolvimento do pênis e dos testículos. Na adolescência, o hormônio chega aos seus níveis mais altos, desencadeando as alterações típicas da idade: o garoto engrossa a voz, experimenta um crescimento acelerado nos ossos e na massa muscular, desenvolve pêlos no corpo e sente o seu desejo sexual aumentar. A partir daí, a quantidade de testosterona no organismo diminui gradativamente até a velhice.
A manipulação dos níveis de testosterona no corpo, geralmente empreendida por homens que se dedicam ao culto da aparência, leva a uma série de resultados polêmicos. O aumento da massa muscular costuma ser o efeito do hormônio mais desejado pelos homens. Em decorrência disso, tornou-se comum, em academias de ginástica, o uso de uma versão sintética da testosterona. “Aumentar a testosterona de pessoas saudáveis é uma aberração”, afirma o endocrinologista Bernardo Leo Wajchenberg, da Universidade de São Paulo. O hormônio pode ser absorvido em pílulas – que causam enormes danos ao fígado – ou por meio de injeções, que não conseguem manter um nível constante de testosterona. As injeções acrescentam, de uma só vez, grandes quantidades do hormônio no sangue e produzem efeitos físicos e psicológicos que vão desde uma explosão de energia e agressividade, nos primeiros dias, até fadiga e depressão, em um momento seguinte.
Uma nova versão em forma de gel foi lançada em há 15 anos anos nos Estados Unidos. Bastaria esfregar a quantidade certa na pele para manter o nível ideal do hormônio no corpo. Os riscos, no entanto, não diminuem para os candidatos a Schwarzenegger.
Além dos efeitos sobre o corpo, suspeita-se que a testosterona seja um importante fator para definir a personalidade. A questão é definir até onde vai essa influência. Para o sociólogo Richard Udry, da Universidade da Carolina do Norte, nos Estados Unidos, ela pode definir as diferenças fundamentais de comportamento entre homens e mulheres.
Ao longo da nossa evolução, os problemas relacionados à testosterona parecem ter limitado a sua quantidade no nosso corpo. “Níveis muito altos de testosterona estimulariam o sujeito a correr tantos riscos que ele acabaria morrendo antes de procriar”, diz James. Outros estudos indicam que indivíduos castrados – que quase não produzem testosterona – têm a sua expectativa de vida aumentada em 13,6 anos.
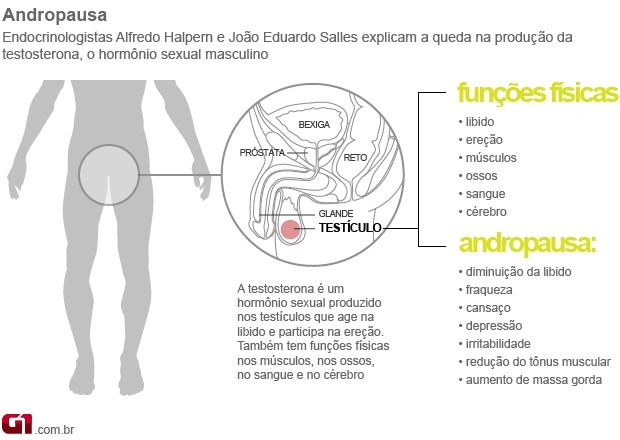
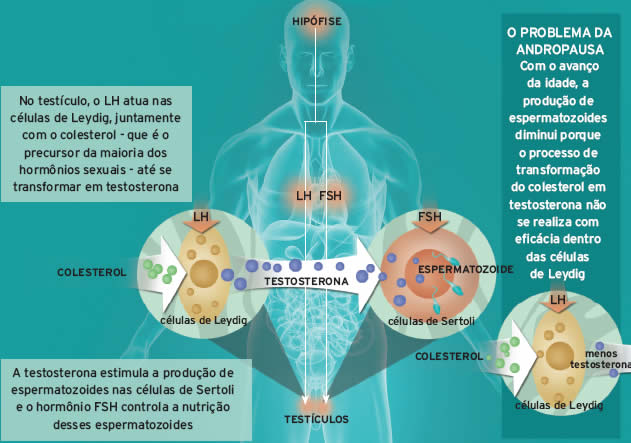
Andropausa
Todo mundo sabe que as mulheres, ao envelhecer, estão sujeitas à menopausa, uma súbita queda na quantidade de estrógeno, o principal hormônio feminino. O que poucos sabem é que os homens passam por um processo parecido, a chamada andropausa.
“A quantidade de testosterona no sangue diminui gradativamente com a idade e pode ser responsável por sintomas como perda do interesse em sexo e na vida, falta de memória e osteoporose. Além disso, pode causar diminuição da concentração e piora do desempenho em atividades físicas”, afirma o geriatra John Morley, da Saint Louis University, nos Estados Unidos. Ele calcula que 5% dos homens com 40 anos e 70% dos homens aos 70 anos sofrem de problemas relacionados à menopausa masculina. “A solução para esses casos é repor artificialmente a quantidade desse hormônio”, diz John.
Mas é preciso ir com calma: a terapia aumenta a possibilidade de câncer na próstata e de derrames. Cada caso é um caso e o tratamento só deve ser decidido após exames clínicos rigorosos. Segundo John, o tratamento vale a pena. “O perigo não é muito grande e os benefícios são enormes. A reposição de testosterona pode trazer de volta ao organismo características importantes como disposição e masculinidade.”
10.930 – Medicina – Polêmica sobre a reposição de testosterona
Os níveis de testosterona diminuem com a idade. Calcula-se que, a partir dos 20 anos, a queda seja de 1% a 2% ao ano.
Os sinais e sintomas atribuídos à baixa produção (hipogonadismo) não são específicos: aumento da gordura corpórea, diminuição da massa muscular, da densidade óssea, da libido, da vitalidade e da sensação de bem-estar. Embora a função erétil também seja afetada, ela se acha preservada até que as concentrações estejam muito baixas.
Na maioria dos laboratórios, os níveis normais estão entre 300 ng/dL e 900 ng/dL. O diagnóstico de hipogonadismo não deve ser baseado num único exame; há obrigatoriedade de duas medições efetuadas pela manhã.
Quando o resultado estiver pouco abaixo da faixa da normalidade, o diagnóstico deve ser confirmado pela dosagem de testosterona livre e de outros hormônios.
Os especialistas estão de acordo com esses conceitos, as discordâncias dizem respeito às indicações da reposição:
1) Os defensores admitem que faltam dados de boa qualidade para avaliar a relação custo/benefício, mas argumentam que o hipogonadismo está relacionado com outros agravos: diabetes tipo 2, doença cardiovascular e síndrome metabólica.
Reconhecem que, em alguns estudos, a reposição aumentou o risco cardiovascular, mas que essa associação não foi confirmada.
Afirmam que o risco de câncer de próstata não está comprovado, e que pode ser minimizado com a adoção de critérios que contraindiquem a reposição em homens com PSA > 4 ng/dL (ou > 3 ng/dL, se forem negros ou tiverem parentes de primeiro grau com câncer de próstata), nódulos prostáticos palpáveis ou próstatas muito aumentadas.
2) O segundo grupo é formado pelos que limitam a indicação apenas aos casos com níveis de testosterona muito baixos.
Para eles, a reposição pode melhorar a sensação de bem-estar, a força muscular, a densidade óssea e a libido, mas os efeitos estão diretamente relacionados com o grau de deficiência. Em homens com níveis pouco abaixo da normalidade, o aumento da concentração sanguínea de testosterona traz benefícios tão pequenos que não compensam os riscos, os custos e os inconvenientes do tratamento.
3) Os conciliadores partem do princípio de que existem controvérsias em relação às doenças cardiovasculares e que o risco de câncer de próstata parece ser mínimo ou inexistente (embora os dados sejam limitados), especialmente quando o PSA é controlado.
Propõem modificações no estilo de vida, porque a obesidade contribui para reduzir a produção de testosterona. Recomendam que a reposição fique limitada aos homens com diagnóstico laboratorial preciso, sinais e sintomas claros de hipogonadismo.
Nesses casos, as doses de testosterona devem ser pequenas, suficientes apenas para manter as concentrações na faixa intermediária da normalidade. Depois de seis meses, se a melhora não for evidente, não há justificativa para insistir no tratamento.
10.573 – Fisiologia – Função do Hormônio Eritropoietina
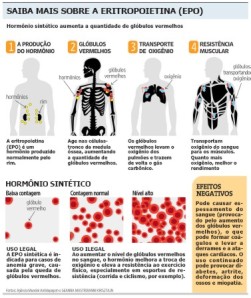
EPO, é um hormônio de glicoproteína que controla a eritropoiese, ou a produção de células vermelhas do sangue. É uma citocina (molécula de sinalização de proteína) para eritrócitos (glóbulos vermelhos) precursores da medula óssea. A EPO humana tem um peso molecular de 34 kDa.
Também chamada de hemopoetina, é produzida por fibroblastos intersticiais no rim em estreita associação com o peritubular capilar e túbulo epitelial tubular. Também é produzido em células perisinusoidais no fígado. Enquanto a produção hepática predomina no período fetal e perinatal, a produção renal é predominante durante a idade adulta. Além disso a eritropoiese, a eritropoietina tem também outras funções biológicas conhecidas. Por exemplo, ela desempenha um papel importante na resposta do cérebro à lesão neuronal. EPO também está envolvido no processo de cicatrização da ferida.
Quando exógeno, o EPO é usado como uma droga para melhorar o desempenho, é classificado como um agente estimulante da eritropoiese (AEE). EPO exógena pode muitas vezes ser detectada no sangue, devido a pequenas diferenças em relação ao da proteína endógena, por exemplo, nas características de modificação pós-traducional.
Os níveis de eritropoietina no sangue são muito baixos na ausência de anemia, a cerca de 10 mU/ml. No entanto, no estresse hipóxico, a produção de EPO pode aumentar cerca de 1000 vezes, atingindo 10000 mU/ml de sangue. EPO é produzido principalmente por células de revestimento capilar peritubulares do córtex renal, que são, células epiteliais, como altamente especializadas. É sintetizada por células peritubulares renais em adultos, com uma pequena quantidade a ser produzida no fígado. Acredita-se que o regulamento conta com um mecanismo de retroalimentação medindo a oxigenação do sangue.5 Fatores de transcrição constitutivamente sintetizados ao EPO, conhecidos como fatores de hipoxia-induzível, são hidroxilados e proteossomal digeridos, na presença de oxigênio.
Eritropoietinas disponíveis para serem utilizados como agentes terapêuticos são produzidas por tecnologia de ADN recombinante em cultura de células, e incluem Epogen/Procrit (epoetina alfa) e Aranesp (darbepoetina alfa); eles são utilizados no tratamento de anemia resultante de doença renal crônica, doença inflamatória do intestino (doença de Crohn e colite ulcerosa)6 e mielodisplasia do tratamento de câncer (quimioterapia e radioterapia), mas incluí advertências em caixas de aumento do risco de morte, infarto do miocárdio, acidente vascular cerebral, tromboembolismo venoso, a recorrência do tumor, e outros graves efeitos fora do alvo.
A eritropoetina é secretada essencialmente pelo córtex renal (aproximadamente 90% da produção). Foi demonstrado que o fígado (sobretudo nos fetos), o cérebro e o útero produzem a eritropoetina igualmente. A produção de eritropoetina é estimulada pela baixa de oxigênio nas artérias renais.
A baixa da pressão parcial em oxigênio (pessoas que vivem em grandes altitudes), a diminuição do número de glóbulos vermelhos (ou hemácias) causada por uma hemorragia ou por uma destruição excessiva, o aumento da necessidade de oxigénio pelos tecidos levam a uma secreção de eritropoietina. Ao contrário, o excesso de oxigénio nos tecidos diminui a sua secreção. Actua sobre as células eritroblásticas da medula óssea, isto é, as células precursoras dos glóbulos vermelhos por intermediação de receptores específicos. 10% da eritropoietina é secretada pelo fígado e 90% pelos rins.
A eritropoietina estimula a proliferação das células-tronco(v) precursoras de glóbulos vermelhos (ou hemácias), ao nível da medula óssea, aumentando assim a produção destas últimas de uma a duas semanas.
Como os rins são os principais produtores de eritropoetina (EPO), uma insuficiência renal crônica leva geralmente a uma deficiência de EPO, e por consequência a uma anemia hipoplásica.
Outro sério risco é o derrame cerebral e o ataque cardíaco, porque com o aumento dos glóbulos vermelhos, o sangue fica mais espesso
Descoberta
Em 1905, Paul Carnot, um professor de medicina em Paris, e seu assistente, Clotilde Deflandre, expuseram a ideia de que hormônios regulam a produção de células vermelhas do sangue. Após a realização de experimentos em coelhos sujeitos a sangria, Carnot e Deflandre atribuíram um aumento das células vermelhas do sangue em indivíduos de coelho a um fator hematopoiética chamado hemopoietina. Eva Bonsdorff e Eeva Jalavisto continuaram a estudar a produção de células vermelhas e, mais tarde chamaram a hematopoiética de substância ‘eritropoietina’. Outros estudos que investigam a existência de EPO por KR Reissman (local desconhecido) e Allan J. Erslev (Thomas Jefferson Medical College) demonstraram que uma determinada substância, circulada no sangue, é capaz de estimular a produção de células vermelhas do sangue e o aumento do hematócrito. Esta substância foi, finalmente, purificada e confirmada como eritropoietina, abrindo as portas para fins terapêuticos para EPO em doenças tais como a anemia.
Hematologista John Adamson e o nefrologista Joseph W. Eschbach olharam para as várias formas de insuficiência renal e a função do hormônio natural do EPO na formação de células vermelhas do sangue. Estudando ovelhas e outros animais, nos anos 1970, os dois cientistas que ajudaram a estabelecer a EPO estimula a produção de glóbulos vermelhos na medula óssea e pode levar a um tratamento de anemia em seres humanos. Em 1968, Goldwasser e Kung começaram a trabalhar para purificar o EPO humano, e conseguiram purificar quantidades de miligramas de mais de 95% de material puro em 1977.9 EPO pura permitiu a sequência de aminoácidos a serem identificados e parcialmente o gene a ser isolado. Mais tarde, um pesquisador financiado pelo Institutos Nacionais da Saúde (‘NIH’) na Universidade Columbia descobriu uma maneira de sintetizar o EPO. A Universidade de Colúmbia patenteou a técnica, e licenciou a Amgen. A controvérsia se seguiu sobre a justiça das recompensas que a Amgen colheu do trabalho financiado pelo NIH, e Goldwasser nunca foi financeiramente recompensada por seu trabalho.
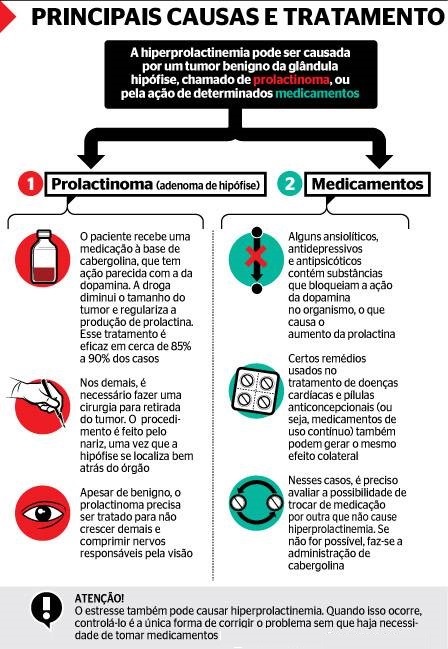
10.391 – Medicina – Consequências do aumento da prolactina
A prolactina é um hormônio produzido pela glândula hipófise, glândula cerebral responsável pela secreção de inúmeros hormônios. Sua principal função no nosso organismo é a produção de leite pelas mamas de mulheres em amamentação.
O aumento acentuado dos níveis de prolactina podem causar vários sintomas clínicos, dentre eles a galactorreia ( saída de secreção leitosa nas mamas), infertilidade, perda de libido, distúrbios menstruais nas mulheres e impotência sexual nos homens.
Causas do aumento de Prolactina:
Fisiológicas – O próprio organismo, por necessidade, aumenta a liberação de prolactina durante o sono, no stress físico e psicológico, durante a gravidez, durante a amamentação e no orgasmo sexual.
Farmacológica – causada pelo uso de medicamentos – Qualquer droga que modifique a liberação da dopamina, como explicado anteriormente, pode induzir as alterações na liberação de prolactina. Essa causa é muito comum e está frequentemente associada a uso de medicações antidepressivas e demais medicamentos psiquiátricos.
Patológica – Quando envolve alterações da glândula hipofisária como as lesões do Hipotálamo ou da Haste Hipofisária e tumores benignos secretores de Prolactina, conhecidos como adenomas ou prolactinomas.
Pode também ser causada por associação com outras doenças: Síndrome dos ovários policísticos, hipotireoidismo, estimulação periférica neurogênica, falência renal ou cirrose hepática.
Consequências devido ao aumento de Prolactina:
– Homens – A manifestação mais frequente é a diminuição da libido e da potência sexual, porém pode ocorrer diminuição na produção de espermatozoides, aumento das mamas, e diminuição na produção de sêmen.
– Mulheres – Diminuição ou cessação do fluxo menstrual, secreção de leite (galactorreia) e infertilidade, abortos espontâneos recorrentes, ressecamento vaginal, dor ao ato sexual, redução da libido, enfraquecimento dos ossos com osteopenia e risco aumentado de osteoporose, seborreia e hirsutismo (pelos pelo rosto) moderado.
– Em ambos os sexos – ansiedade, depressão, fadiga, ganho de peso, instabilidade emocional, e irritabilidade.
Como tratar: Depende da causa, na maioria das vezes é tratada com medicações por via oral mas em alguns casos pode ser necessário cirurgia ou radioterapia
Procurar um médico e se tratar adequadamente são medidas fundamentais para solucionar o problema!
Porém, tão importante quanto diagnosticar o problema é descobrir por que ele existe – isso porque o tratamento vai depender da causa. Ela pode estar relacionada ao uso de alguns remédios, como a risperidona (que é um antipsicótico), ou mesmo de medicamentos de uso mais comum, como a cimetidina (antiácido), a metoclopramida (antienjoo) e a metildopa (anti-hipertensivo).
De uma forma geral, são medicações que podem ter como efeito colateral o aumento da prolactina e, se a causa estiver ligada ao uso de alguma(s) delas, é preciso interromper o consumo. Além de se administrar medicamentos para tratar prolactinomas, com o uso de substâncias que combatem os efeitos dos medicamentos problemáticos, como a bromocriptina e a cabergolina.
Se a prolactina no sangue é diminuída a níveis normais, os efeitos do problema são invertidos. Nas mulheres em idade fértil, retorna a função ovariana, bem como os períodos menstruais e a fertilidade, com o aumento dos níveis de estrogênio.
Se for no homem para de produzir testosterona e espermatozoide.
Os Prolactinomas, como outros adenomas hipofisários, não possuem causa bem definida, sendo provavelmente provocados por mutações isoladas de células hipofisárias normais.
Uma parcela de 3 a 5 % dos casos apresenta distribuição familiar, estando associada a mutações transmitidas hereditariamente. Esses casos podem envolver a ocorrência do mesmo adenoma na mesma família (adenomas familiares) ou estarem associados a adenomatoses endócrinas múltiplas. Nessa situação os pacientes podem exibir tumores funcionantes de paratireoide, pâncreas e supra-renais.
10.004 – Sexologia – Sabendo mais sobre Andropausa
Andropausa é a versão masculina da menopausa feminina. É caracterizada pelos problemas físicos e disfunções sexuais causadas pela queda na produção do hormônio sexual masculino, a testosterona.
A testosterona é produzida pelos testículos, sendo esse hormônio o responsável pelo crescimento da barba e dos pêlos, agindo inclusive no desempenho sexual do homem.
Essa diminuição dos níveis de testosterona, por mais acentuada que seja, não tem comparação com a queda dos hormônios femininos nas mulheres na época da menopausa. Outra diferença com relação à menopausa, é que a andropausa não acontece com todos os homens e, quando ocorre, os sintomas são mais variados do que os sintomas da menopausa.
A andropausa normalmente atinge os homens a partir dos 50 anos, sendo que a queda nos níveis hormonais ocorre lentamente. Os sintomas mais freqüentes são:
– Queda da libido (apetite sexual)
– Alterações do desempenho sexual (dificuldade de ereção)
– Impotência sexual
– Ejaculação precoce
– Dificuldade de concentração
– Alterações no humor
– Perda de memória
– Apatia e depressão
– Perda de cabelo
– Nervosismo
– Insônia
– Diminuição da massa muscular
– Aumento da proporção de gordura corporal
– Tendência à osteoporose
– Tendência à anemia
– Doenças cardiovasculares
– Câncer na próstata
O diagnóstico pode ser feito a partir de exames como a dosagem da testosterona, do Hormônio Folículo Estimulante (FSH), do Hormônio Luteinizante (LH) e do espermograma.
Hábitos alimentares saudáveis, atividades físicas e diminuição de fatores de risco como fumo, álcool, drogas, sedentarismo, excesso de gordura, sal e açúcar podem melhorar as condições gerais do homem, inclusive as condições sexuais.
A reposição hormonal pode ser necessária, em alguns casos. Essa reposição pode ser feita através de injeção intramuscular, adesivos, comprimidos por via oral e pelo gel de testosterona. A reposição hormonal, em excesso, pode causar o crescimento das mamas, lesões no fígado, aumento do número de glóbulos vermelhos no sangue e retenção de líquidos.
Em alguns casos, pode ser necessário o tratamento para impotência sexual.
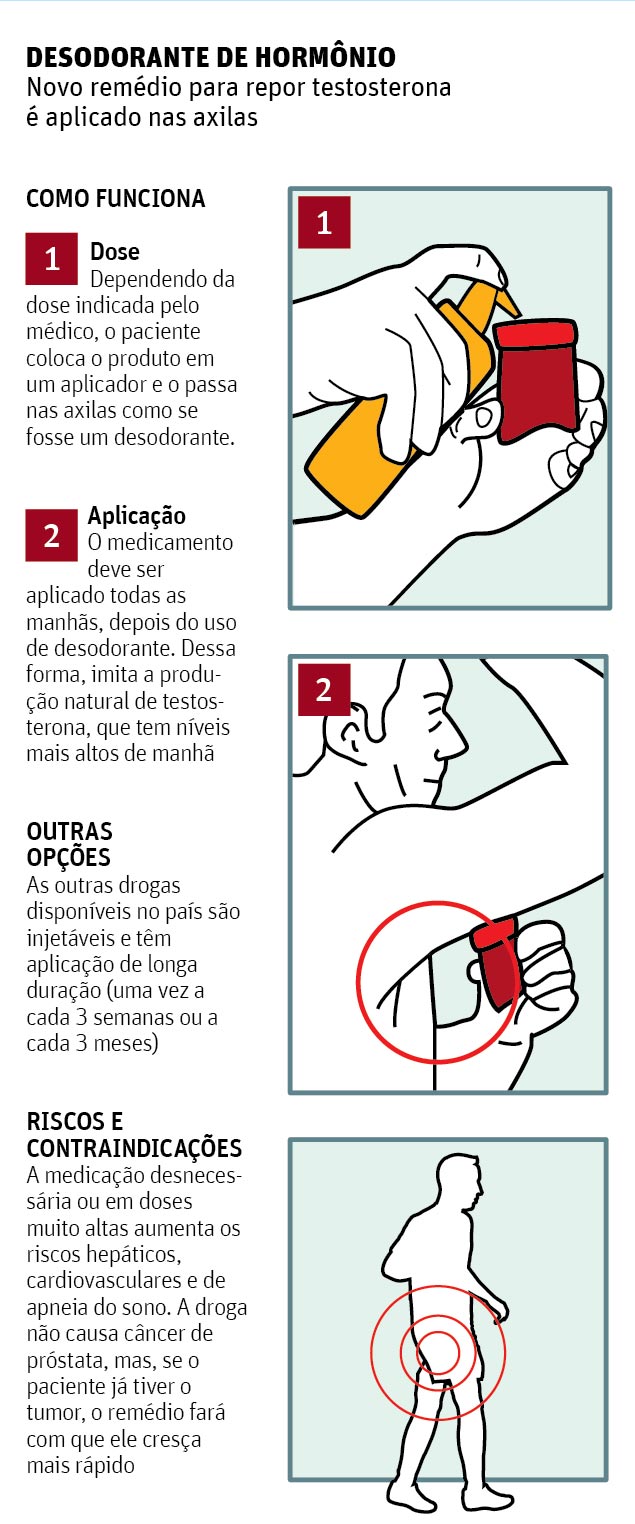
9373 – Reposição de testosterona em forma de desodorante chega ao país
Uma nova droga para repor testosterona em homens com baixos níveis do hormônio deve chegar ao Brasil no próximo mês. A novidade é o formato: o medicamento é aplicado nas axilas, como se fosse um desodorante.
Hoje, existem três remédios de reposição hormonal masculina no país, todos injetáveis. Dois deles são aplicados a cada três semanas e o outro, a cada três meses.
Já o novo medicamento, de uso tópico, deve ser usado diariamente pela manhã, depois do desodorante comum.
Dessa forma, a droga tenta imitar a produção natural da testosterona –que tem níveis mais altos no começo do dia. Com os remédios injetáveis de longa duração, podem ocorrer picos do hormônio logo após as aplicações e níveis baixos no fim do período.
O remédio é colocado em um aplicador usado diretamente nas axilas, o que evita que o produto entre em contato com as mãos e diminui os riscos de contaminar outras pessoas com o hormônio. A dose pode variar de acordo com a recomendação médica. Cada “bombeada” do produto tem 30 mg, e a dose máxima diária, segundo a bula, é de 120 mg. Uma unidade com 110 ml custará R$ 283,93, o que é suficiente para um mês, em média, a depender da dose indicada.
Mas não são todos os homens que precisam do medicamento. O urologista afirma que a reposição hormonal só é indicada para homens com níveis baixos de testosterona –os valores normais vão de 300 a mil nanogramas por decilitro– e queixa de sintomas.
De acordo com estudos, de 3% a 30% dos homens podem ter níveis baixos de testosterona. Desses, só um terço tem sintomas relacionados a essa queda e, portanto, seria candidato ao uso da reposição hormonal.
“Há só três problemas que a reposição pode melhorar: perda de libido, perda de massa muscular e osteoporose. Há médicos que acreditam que há um ganho na memória, que a pessoa vai ficar mais bem disposta, mas não há evidências disso. É tudo ficção”.
A reposição hormonal masculina tem seus riscos. Em doses exageradas, pode causar o crescimento das mamas, toxicidade para o fígado, aumento de colesterol “ruim”, maior risco de hipertensão e apneia do sono.
O risco de o tratamento causar câncer de próstata foi levantado e já descartado, segundo Srougi, mas, se o paciente já tiver um tumor, a droga fará com que ele cresça mais rapidamente. Por isso, é preciso descartar a hipótese da doença antes de começar o tratamento.
O médico diz ainda que a forma de aplicação do novo medicamento, não injetável, pode aumentar o número de pessoas que farão uso indevido da testosterona, incluindo os adeptos da medicina “antiaging” (que usa hormônios para tentar atrasar o envelhecimento, sem evidências científicas).
9032 – Fitness – O Perigo dos Anabolizantes
São hormônios sintéticos que imitam o hormônio testosterona. Apesar de ser conhecido como um hormônio masculino, a testosterona também é encontrada nas mulheres, em quantidade bem menor.
A testosterona natural tem dois efeitos distintos no organismo:
– Efeito andrógeno: influencia nas características masculinas como mudança de voz, crescimento do órgão sexual, crescimento de bigode e barba, além de pêlos nas axilas e áreas genitais, e agressividade.
– Efeito anabólico: tem influencia no controle de gordura, aumento de massa muscular, força, etc.
O desenvolvimento dos esteróides anabólicos teve como objetivo o aumento do efeito anabólico e a diminuição do efeito andrógeno. No entanto, não houve sucesso na tentativa de obter um anabolizante sem o efeito andrógeno.
Os anabolizantes sintéticos são utilizados no tratamento de algumas doenças, porém, a maior parte dos usuários utiliza com o objetivo de aumentar a capacidade de treinamento (diminuição da fadiga), com conseqüente aumento da força física e da massa muscular. Entre os atletas profissionais, o uso dessa substancia caracteriza doping. O uso é maior entre os homens, mas o índice de mulheres usuárias de anabolizantes é crescente.
Os anabolizantes são encontrados como comprimidos, cápsulas e injeções intramusculares. Os usuários de anabolizantes podem desenvolver dependência.
São inúmeros os possíveis efeitos colaterais. Alguns são comuns a homens e mulheres, enquanto outros são específicos a cada sexo.
Os casos de morte causados por anabolizantes não são poucos. Um exemplo é o caso da fisiculturista carioca Lúcia Helena de Jesus Gomes, três vezes campeã brasileira, que morreu em decorrência do uso continuo de anabolizantes. Lúcia não competia mais, pois foi impedida por negar-se a fazer o teste antidoping.
8992 – Dopping – Perigosa receita para a trapaça
Uma fórmula para vencer a qualquer preço está a venda há alguns anos nas farmácias.
É a versão sintética do hormônio eritropoitina, produzido nos rins, que aumenta a quantidade de glóbulos vermelhos no sangue. Estes fazem o transporte de oxigênio, bem mais requisitado quando o organismo é literalmente colocado à prova. Por isso, embora indicado para o caso de deficiências renais, o remédio atrai saudáveis atletas que antes chegavam ao extremo de congelar uma boa dose dos próprios glóbulos, para reinjetá-los às vésperas de competições. O recurso é ilegal desde os Jogos Olímpicos de Los Angeles, de 1984.
Até a chegada do novo remédio, um teste de laboratório recém-criado na Suécia para detectar a chamada autotransfusão seria a prova perfeita desse doping sanguíneo.
Tal remédio vendido no Brasil com o nome comercial de Hemogenin, é usado por várias categorias de atletas, corredores, maratonistas, lutadores, fisiculturistas. Mas há sérios riscos. Aumentando o número de glóbulos vermelhos ele “engrossa” o sangue, o que dificulta o seu transporte pelo sistema circulatório, o que pode levar a uma parada cardíaca.
8684 – Por que é mais difícil emagrecer na velhice?
Por vários motivos. Um deles é a gradual redução do hormônio do crescimento, fenômeno chamado de somatopausa, que provoca a diminuição da massa muscular e o aumento da gordura abdominal. O outro é a redução do metabolismo basal (também influenciado pela perda muscular): a quantidade de calorias que o corpo gasta, mesmo em repouso, só para os seus órgãos funcionarem, é menor do que na juventude. É como se o organismo fosse ficando mais econômico. Com isso, se a pessoa não diminuir a quantidade de comida ingerida cotidianamente, ela vai engordar. E a tendência se agrava se a atividade física também for se reduzindo. No caso dos homens, os níveis de testosterona em queda contribuem para acelerar a produção de células de gordura e frear a de células musculares.
8322 – Sexo – Vem aí a pílula que aumenta a libido feminina
Uma pílula capaz de aumentar o desejo sexual das mulheres pode estar disponível em 2015, segundo matéria publicada neste domingo no jornal britânico The Guardian. A droga, que recebeu o nome de Lybrido, foi idealizada pela empresa holandesa Emotional Brain. A pílula contém testosterona “para aumentar a receptividade do cérebro aos estímulos sexuais” e também apresenta em sua fórmula, assim como o Viagra, um inibidor de fosfodiesterase tipo 5, que aumenta o fluxo sanguíneo à região genital para aumentar a sensibilidade e o desejo sexual.
Um estudo publicado no fim do ano passado no periódico The Journal of Sexual Medicine, por exemplo, mostrou que essa droga é melhor do que placebo para aumentar a libido entre as mulheres. Segundo o The Guardian, o Food and Drug Administration (FDA), órgão que regula alimentos e remédios nos EUA, já deu sinal verde para a realização dos próximos testes em torno da pílula nos Estados Unidos.
Há especialistas, porém, que acreditam que a falta de desejo sexual entre as mulheres não é uma doença e, portanto, não precisa ser tratada com remédios. A matéria do The Guardian cita um artigo publicado há dez anos no periódico British Medical Journal (BMJ), no qual é levantado um debate sobre o assunto. O texto mostra que, na opinião de alguns médicos, o termo “disfunção sexual feminina” passou a ser usado para o benefício de indústrias farmacêuticas.
Um artigo sobre a pílula Lybrido publicado em maio na revista The New York Times Magazine levanta outra questão. De acordo com a matéria, o remédio não deve ser encarado e discutido como um “Viagra feminino”. Isso porque problemas com desejo sexual entre as mulheres parecem estar muito mais relacionados a fatores psicológicos do que físicos. “O Viagra age nas artérias; causa alterações físicas que permitem o pênis ficar ereto. A versão feminina da droga do desejo seria outra coisa. Ela ajustaria regiões do cérebro”, afirma o texto.
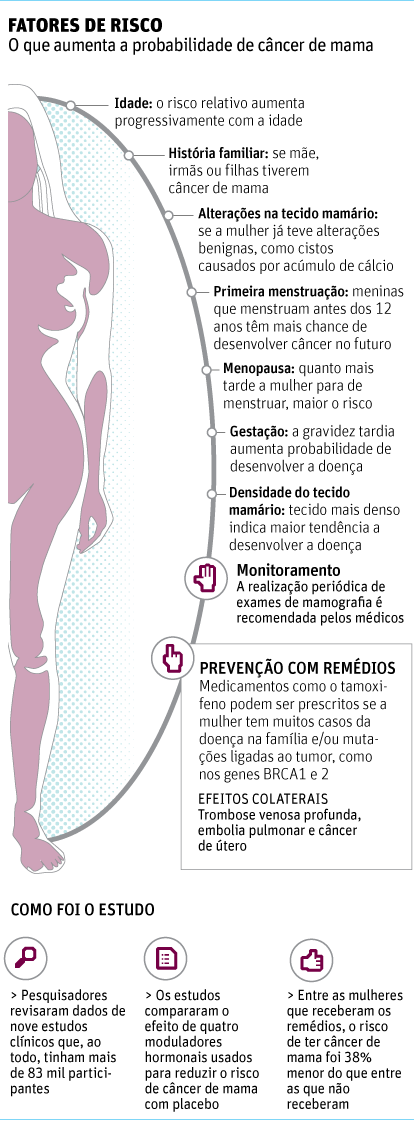
8133 – Remédio reduz em 38% risco de ter câncer de mama
Uma revisão de estudos com dados de mais de 83 mil mulheres apontou que moduladores hormonais reduzem em 38% o aparecimento do tumor em mulheres saudáveis com alto e médio risco de desenvolver a doença.
Trata-se da primeira análise de estudos clínicos envolvendo esses remédios, que evitam que o estrogênio faça as células da mama se multiplicarem no caso de tumores de mama hormonais. Cerca de 70% dos tumores têm esse perfil.
As drogas podem ser indicadas se a mulher, mesmo saudável, tiver histórico importante de doença na família, lesões precursoras do câncer e/ou mutações genéticas que aumentam a chance de desenvolvê-lo.
Em geral, o tratamento é oferecido a mulheres que estão na pós-menopausa.
Segundo os autores da pesquisa, publicada hoje na revista médica inglesa “Lancet”, já se sabia que esses remédios reduziam o risco de câncer de mama em mulheres com risco elevado da doença, mas a duração do efeito protetor das drogas era desconhecida.
O novo trabalho agora confirma o benefício por pelo menos cinco anos depois do fim do tratamento.
Neste mês, o US Preventive Services Task Force, grupo de pesquisadores ligado ao governo americano, recomendou que os médicos ofereçam esses remédios a mulheres com alto probabilidade de ter câncer e baixo risco de desenvolver derrames e coágulos –possíveis efeitos colaterais dessa drogas.
No Brasil, segundo Max Mano, oncologista do Icesp (Instituto do Câncer do Estado de São Paulo), esse tratamento é pouco usado, ainda que sua frequência seja maior do que na Europa.
No setor privado, porém, a profilaxia é discutida rotineiramente, segundo Artur Katz, coordenador de Oncologia Clínica do Centro de Oncologia do Hospital Sírio-Libanês.
“Com mulheres que têm alto risco de ter a doença, temos a obrigação de discutir, caso a caso, os prós e contras do tratamento.”
Ele afirma que há quem prefira usar a medicação, ser acompanhada de perto ou até fazer a retirada das mamas.
Toxidade
Apesar da conhecida eficácia das drogas, há um receio em prescrever os moduladores hormonais por causa dos seus efeitos colaterais.
O novo estudo aponta que mulheres que usaram a mais conhecida dessas drogas, o tamoxifeno, tiveram uma incidência maior de câncer de endométrio do que as que receberam placebo.
Além disso, os quatro medicamentos analisados aumentaram a ocorrência de trombose.
“O risco do câncer de útero é estatisticamente real, mas é o fator que menos assusta porque a doença tende a ser pouco agressiva e é descoberta precocemente. Um derrame ou uma trombose preocupam mais porque não mandam aviso”, diz Katz.
Mas, segundo Max Mano, a quimioprevenção ainda é controversa.
“O remédio não dá a garantia de prevenção, ele reduz a chance. E, para isso, você expõe uma mulher saudável ao risco de ter outras doenças como efeito colateral. Tem que colocar na balança pra ver se vale a pena.”
6429 – Medicina – Estudo associa diabetes tipo 1 a maior risco de distúrbios da tireoide
Crianças com diabetes tipo 1 enfrentam maior risco de terem bócio e autoimunidade tireoidiana, segundo estudo iraniano apresentado em setembro no Congresso Internacional da Tireoide. Por essa razão, os pesquisadores da Universidade de Ciências Médicas de Isfahan defendem que a avaliação da função da tireoidiana e o exame da tireoide sejam realizados em crianças com a doença metabólica.
A prevalência de distúrbios da tireoide, como bócio, nódulos, problemas autoimunes e disfunção da tireoide, é pouco investigada em crianças com diabetes tipo 1, embora se saiba que esses problemas são comuns em adultos com essa doença. Para avaliar essa relação em crianças, os pesquisadores selecionaram 100 pacientes pediátricos com diabetes tipo 1 atendidos no Centro de Pesquisas de Endocrinologia e Metabologia de Isfahan e 184 crianças saudáveis, pareados com os primeiros por idade e sexo.
Examinando os participantes para a presença de bócio e realizando testes da função tireoidiana, além de medir os níveis de anticorpos antitireoperoxidase (Anti-TPO Ab) e anticorpos antitireoglobulina (Anti-TG Ab), os pesquisadores descobriram que ambos os grupos apresentavam a mesma prevalência de hipotireoidismo subclínico (18%). Entretanto, os pacientes diabéticos tinham menor frequência de bócio (21%, contra 38%), e maior prevalência de autoimunidade tireoidiana (22%, contra 8%), de positividade para TPO Ab (19,3%, contra 5,3%) e de positividade para TG Ab (11%, contra 6,4%), comparados ao grupo controle.
Em publicação do congresso, os pesquisadores destacaram que o fato de os diabéticos terem autoimunidade tireoidiana estava associado a uma propensão muito maior a terem disfunção da tireoide. E não foi observada associação entre idade, sexo, duração do diabetes e HbA1C com as concentrações séricas de Anti-TPO Ab e de Anti-TG Ab nesse grupo. “Nossos resultados demonstram a alta prevalência de autoimunidade da tireoide e de disfunção da tireoide em pacientes com diabetes mellitus tipo 1, e a necessidade de testes regulares da função da tireoide e dos anticorpos nesses pacientes”.
6325 – Hormônios – A Testosterona
Desde criança, a mulher – cuja identidade é preservada até hoje – desejava ter nascido homem e, naquele ano, decidira mudar definitivamente de sexo. Ela passou a tomar injeções de testosterona para que seu corpo adquirisse características masculinas, preparando o terreno para a cirurgia que, mais tarde, completaria a metamorfose. Depois de três meses de tratamento, no entanto, ela passou a ver o mundo com outros olhos. Começou a perceber melhor todos os objetos à sua volta, mas não conseguia prestar atenção nos detalhes. Tinha problemas em se expressar, confundia as palavras. Mas passou a formular expressões mais concisas. Pensava menos e agia mais. Antes costumava fazer várias coisas ao mesmo tempo, agora focava uma coisa por vez. Perdera grande parte da coordenação motora fina e, em muitas ocasiões, deixava os objetos caírem de suas mãos.
Desde 1935, quando foi isolada pela primeira vez, essa substância jamais deixou de ser alvo de discussões, seja entre os cientistas que a estudam, seja entre os esportistas que a utilizam para conseguir melhor desempenho em competições. A testosterona é o principal hormônio masculino. O problema é que, até hoje, ninguém sabe ao certo a forma como ela atua no organismo, nem quais são todos os seus efeitos.
A testosterona tem um papel importante na diferenciação dos sexos. Apesar de ser encontrada em ambos, a concentração do hormônio no sangue dos homens é até dez vezes maior do que no das mulheres. Essa diferença é suficiente para determinar as mudanças no corpo que, em última análise, tornam um garoto diferente de uma menina. Por volta da sexta semana de gestação, o feto masculino produz uma grande quantidade de testosterona. Entre outros efeitos, isso gera o desenvolvimento do pênis e dos testículos. Na adolescência, o hormônio chega aos seus níveis mais altos, desencadeando as alterações típicas da idade: o garoto engrossa a voz, experimenta um crescimento acelerado nos ossos e na massa muscular, desenvolve pêlos no corpo e sente o seu desejo sexual aumentar. A partir daí, a quantidade de testosterona no organismo diminui gradativamente até a velhice.
Além da agressividade, a testosterona estimula também a libido. Estudos feitos por Richard Udry com adolescentes mostraram que um alto nível do hormônio aumenta a predisposição a ter relações sexuais. O mesmo acontece com adultos. Só que, entre esses, o maior nível de testosterona costuma acarretar problemas no casamento. James Dabbs e Alan Booth analisaram as relações amorosas de 4 462 militares entre 30 e 40 anos e perceberam que os homens com testosterona alta eram menos propensos a se casar e se divorciavam mais facilmente. Além disso, os campeões da testosterona tinham o dobro de chances de ter relações extraconjugais do que os que apresentavam níveis mais baixos. Pois é, risco e agressividade podem não combinar com a vida conjugal.
A origem da relação entre níveis de testosterona e padrões de comportamento, para os pesquisadores, pode estar no nosso passado de caçadores. “Milhares de anos de evolução devem ter selecionado os homens com maior nível de testosterona”, afirma James. Força, resistência, concentração e libido eram muito importantes em um ambiente em que era preciso caçar animais selvagens e disputar as mulheres para conseguir procriar.
Parece ridículo, mas, mesmo com força e habilidade, qualquer competidor precisa também assustar o seu adversário. É o que diz James Dabbs. E a testosterona parece ajudar o indivíduo nessa hora em que é preciso ganhar a disputa “no grito”. James mediu o nível do hormônio em 97 advogados e constatou que os que trabalhavam em julgamentos – e dependiam de sua performance para ganhar as causas – tinham, em média, 30% mais testosterona do que os que não enfrentavam os tribunais. O resultado mais surpreendente apareceu quando analisaram o nível do hormônio em diversas profissões. A única atividade que apresenta níveis médios de testosterona superior aos jogadores de futebol americano – acostumados a muita violência e competição – é a dos atores. Esse mesmo estudo colocou padres e pastores como os profissionais com menor índice de testosterona.
O fato de a testosterona ampliar a chance de sucesso em um ambiente competitivo não significa necessariamente que o hormônio favoreça o sucesso profissional. Muitos desempregados têm um índice altíssimo de testosterona. Acredita-se que o hormônio deixe as pessoas mais impulsivas e com menos paciência para estudar durante horas ou ficar o dia inteiro sentadas atrás de uma mesa. É preciso lembrar que a competição e os fatores de sucesso há dezenas de milhares de anos, quando desconfia-se que começou a relação entre a testosterona e os padrões de comportamento humano, não eram os mesmos de hoje.
“Níveis muito altos de testosterona estimulariam o sujeito a correr tantos riscos que ele acabaria morrendo antes de procriar”, diz James. Outros estudos indicam que indivíduos castrados – que quase não produzem testosterona – têm a sua expectativa de vida aumentada em 13,6 anos. (Se você está achando que essa pode ser uma troca justa, pense no problema que será achar o que fazer durante todo esse tempo extra.)
Menopausa no macho?
Todo mundo sabe que as mulheres, ao envelhecer, estão sujeitas à menopausa, uma súbita queda na quantidade de estrógeno, o principal hormônio feminino. O que poucos sabem é que os homens passam por um processo parecido, a chamada andropausa.
A quantidade de testosterona no sangue diminui gradativamente com a idade e pode ser responsável por sintomas como perda do interesse em sexo e na vida, falta de memória e osteoporose. Além disso, pode causar diminuição da concentração e piora do desempenho em atividades físicas. Calcula-se que 5% dos homens com 40 anos e 70% dos homens aos 70 anos sofrem de problemas relacionados à menopausa masculina. “A solução para esses casos é repor artificialmente a quantidade desse hormônio”.
Mas é preciso ir com calma: a terapia aumenta a possibilidade de câncer na próstata e de derrames. Cada caso é um caso e o tratamento só deve ser decidido após exames clínicos rigorosos. Segundo John, o tratamento vale a pena. “O perigo não é muito grande e os benefícios são enormes. A reposição de testosterona pode trazer de volta ao organismo características importantes como disposição e masculinidade.”